Методы стерилизации медицинских инструментов
Стерилизация – это процесс устранения всех форм жизни, в том числе и инфекционных агентов (грибы, бактерии, споры, вирусы), которые присутствуют на поверхностях, содержатся в жидкостях.
Подвергаться обязательной стерилизации должны:
— предметы, которые соприкасаются с поверхностью ран, имеют контакт с кровью и инъекционными препаратами
— диагностическая аппаратура, которая соприкасается со слизистыми оболочками и может вызвать их повреждение.
Выделяют три основных этапа стерилизации:
— дезинфекция
— предстерилизационная очистка
— стерилизация
Стерилизация достигается путем применения термической, химической или радиоактивной обработки.
Качество стерилизации во многом зависит от контакта стерилизующего агента с поверхностью стерилизуемого инструмента. Выбор агента связан с природой инструмента, который необходимо стерилизовать.
Процесс стерилизации происходит в специальном устройстве, которое называется стерилизатор.
Методы стерилизации
1) Термический метод стерилизации
— Паровая стерилизация (автоклавирование)
При термической обработке гибнут живые организмы. Этот процесс ускоряется при добавлении влаги, но обычного пара недостаточно для стерилизации. Необходимо давление, больше атмосферного, что позволит повысить температуру пара для термического разрушения микробной жизни. Пар под давлением вызывает денатурацию и коагуляцию белка и его ферментов в клетках.
Устройство, в котором происходит стерилизация паром, называется автоклав. Весь цикл стерилизации в автоклаве может занять от 15 до 60 минут, в зависимости от давления, температуры и материала стерилизуемых инструментов.
Автоклавирование подходит для предметов, которые переносят влажность, высокое давление (от 1 до 3,5 атмосфер выше внешней среды), а также высокую температуру (от + 121°С до + 148 °C).
Отличным представителем устройств для паровой стерилизации является серия автоклавов Statim. Компактные кассетные стерилизаторы продлевают срок службы хрупких инструментов.
— Воздушная стерилизация (сухожаровой шкаф)
Сухое тепло в виде горячего воздуха используется в основном для стерилизации объектов на основе безводных масел, нефтепродуктов и порошков, что не может быть стерилизовано посредством пара и газа. Гибель микробных организмов происходит за счет окисления и медленного процесса сжигания белка в клетках. При отсутствии влаги в процессе стерилизации требуются более высокие температуры.
— Микроволновая стерилизация
Под действием не ионизирующих излучение микроволн, создаются гипертермические условия, которые нарушают жизненные процессы микроорганизмов. Температура цикла ниже, чем при стерилизации паром. Время цикла гораздо меньше – 30 секунд. Металлические инструменты могут быть стерилизованы, если их поместить в условия частичного вакуума, в стеклянной емкости. Стерилизатор такого типа отлично подойдет для небольших объемов стерилизации.
2) Химический метод стерилизации
— Стерилизация газом
Окись этилена.Основной цикл стерилизации состоит из пяти этапов и занимает около 2,5 часов, за исключением времени аэрации. Газ вступает в химическую реакцию с аминокислотами, белками, ДНК и предотвращает размножение микробных организмов.
Такой метод стерилизации подходит для предметов, которые не могут выдержать высокую температуру и влажность, необходимую для паровой стерилизации. Благодаря низким температурным условиям (+ 30 ° до + 60 ° C), данный метод стерилизации хорошо подходит для медицинских устройств со встроенной электроникой. Недостаток метода – легкая воспламеняемость.
Формальдегид. Газ убивает микроорганизмы путем коагуляции белка в клетках. Данный метод стерилизации является сложным и менее эффективным, чем другие методы стерилизации.
— Плазменная стерилизация
Плазма представляет собой состояние вещества отличное от твердого, жидкого или газообразного состояния. Это состояние достигается за счет создания сильного электрического или магнитного поля. Свободные радикалы перекиси водорода взаимодействуют с клеточными мембранами, ферментами, нуклеиновыми кислотами и нарушают жизненные функции микроорганизмов.
Основной цикл плазменной стерилизация состоит из четырех этапов (создание вакуума, Н2О2 инъекция, диффузия, плазменный разряд). Процесс занимает от 1 до 3 часов.
— Стерилизация озоном
Озон является формой кислорода. Процесс стерилизации происходит посредством окисления, разрушения органических и неорганические веществ. Озон проникает в мембрану клетки, вызывая ее взрыв. Озон является нестабильным газом, но может быть легко генерирован из кислорода. Время цикла — до 60 минут в зависимости от размера камеры или нагрузки.
3) Радиационный метод стерилизации
Является наиболее эффективным методом стерилизации, но ограничивается только использованием в коммерческих целях.
Ионизирующее излучение производит ионы, которые выбивают электроны из атомов. Эти электроны ударяют смежный атом и либо присоединяются, либо выбивают электрон из второго атома. Ионная энергия преобразуется в тепловую и химическую энергию. Эта энергия вызывает гибель микроорганизмов путем разрушения молекулы ДНК, что предотвращает клеточное деление и распространение биологической жизни. Основными источниками ионизирующего излучения являются бета-частицы и гамма-лучи.
Каждый метод стерилизации имеет свои особенности. При выборе того или иного метода, следует учитывать возможные побочные эффекты, особенно когда речь идет о стерилизации различных электронных устройств.
Стерилизация изделий медицинского назначения – выход на новые технологии
Время диктует свои правила. А обстоятельства, которые ввергли весь мир в состояние тотального карантина, заставляют по-новому взглянуть на вещи, которые еще недавно нам казались хорошо знакомыми. Такие обыденные, элементарные действия, как мытье рук перед едой, обрели сегодня новый смысл. Более того, новые реалии современной жизни подняли на пик актуальности два чисто медицинских термина: дезинфекция и стерилизация.
Истории развития методов стерилизации
Эти понятия тесно связаны. Если смотреть исторически, второе плавно вытекало из первого. Стерилизация стала следующим звеном эволюции медицины и одной из опор современной цивилизации. Для начала, внедрение в массы элементарных правил гигиены позволило значительно снизить число смертей от банальной антисанитарии. Достаточно вспомнить средневековье, когда немудрено было проститься с жизнью от простого пореза пальца. Серьезный подход к дезинфекции вообще и стерилизации изделий медицинского назначения в частности уменьшил риски заражений и смертей от разного рода медицинский манипуляций, например, при хирургических вмешательствах.
Историки и социологи, анализируя статистику прошлых веков, неизменно связывают рост продолжительности жизни населения Земли именно с развитием методик стерилизации разного рода предметов медицинского назначения. Не менее важным стало соблюдение условий общей стерильности во время проведения различных медицинских мероприятий.
Так, поступательное улучшение санитарных условий в медицинских учреждениях на протяжении последних полутора сотен лет позволило, к примеру, успешно бороться со смертностью женщин и младенцев во время родов. Это особенно важно, поскольку со временем показатель младенческой смертности вообще превратился в важный критерий «демографического благополучия» развитых стран, обеспечив там взрывной рост населения. И в вопросе детского здоровья, как считают медики, сегодня мелочей быть не может.
И в вопросе детского здоровья, как считают медики, сегодня мелочей быть не может.
Продвигаясь все дальше и дальше, современная медицина уточняла требования к стерилизации. Стало важным не просто использовать стерильные предметы, но сохранять стерильность изделий медицинского назначения в течении длительного времени. К примеру, на всех этапах их следования от изготовителя до потребителя, от стерильной упаковки изделия на производстве до стерильных условий его использования в какой-нибудь больничной манипуляционной.
Сегодня каждый мало-мальски связанный с медициной специалист хорошо понимает значение и отличие этих двух понятий, которым наша цивилизация обязана своим существованием, – дезинфекция и стерилизация. Обыватель же, хоть и признает их значимость, разницы не видит.
Дезинфекция и стерилизация: разница есть!
Начнем с того, что под дезинфекцией понимается комплекс мероприятий, который направлен на уничтожение возбудителей инфекционных заболеваний и разрушение токсинов на объектах внешней среды. Это всего лишь один из видов обеззараживания, который предотвращает попадание токсинов и микробов на кожу или слизистые. Дезинфекция может и не уничтожить их полностью, но в любом случае уменьшит количество.
В качестве действующего вещества дезинфекции – дезинфектанта – используются химические дезинфицирующие средства. Например, такие, как формальдегид или гипохлорит натрия, растворы органических веществ, обладающих дезинфицирующими свойствами: хлоргексидин, четвертичные аммонийные соединения (ЧАСы), надуксусная кислота, полигуанидины (ПГМГ-ГХ).
Дезинфекция бывает профилактическая, которая проводится постоянно, независимо от эпидемической обстановки, и делится в свою очередь на плановую, внеплановую, текущую и итоговую профилактику. Именно к дезинфекции относят мытье рук и окружающих предметов с использованием моющих средств, содержащих бактерицидные добавки.
Пример установки паровой стерилизации. Источник: getinge.com
Источник: getinge.comСпециалисты утверждают, что уничтожение инфекционного начала во внешней среде еще не обеспечивает устранение основных источников инфекции. Поэтому дезинфекция важна только в общем комплексе противоэпидемических мероприятий.
К слову, медицинские работники даже утилизировать некоторые инструменты одноразового использования (шприцы, иглы для инъекций и т.д.) не могут без предварительной обязательной дезинфекции. И, как вы уже понимаете, она нужна не только в медицине, но и в обычной жизни. Например, обеззараживание помещения или инструмента для маникюра. После этой процедуры количество вредных микроорганизмов сокращается на 70-80%.
Стерилизация же обеспечивает полное освобождение какого-либо предмета или материала от всех видов микроорганизмов (включая бактерии и их споры, грибы, вирусы), либо их уничтожение. То есть абсолютное уничтожение всего живого в любом его проявлении и всех продуктов его жизнедеятельности. Осуществляется термическим, химическим, радиационным, фильтрационным методами.
Процесс стерилизации состоит из трех этапов и включает в себя: дезинфекцию, предстерилизационную обработку и собственно стерилизацию.
Этапы цикла обработки изделий медицинского назначения
Итак, изделия медицинского назначения (ИМН), если они в процессе эксплуатации соприкасаются с раневой поверхностью, контактируют с кровью или со слизистой оболочкой различных органов должны пройти 3 этапа обработки.
Дезинфекция изделий медицинского назначения
Сразу после использования все изделия медицинского назначения подвергают дезинфекции. Этот этап обработки призван сделать их безопасными для медицинского персонала и исключить распространение возбудителей в окружающей среде.
Для проведения дезинфекции изделия погружают в рабочий раствор дезинфекционного средства на время процедуры, установленное в нормативно-методическом документе по применению конкретного средства. После окончания процесса обеззараживания изделие тщательно отмывают от остатков дезинфекционного средства.
После окончания процесса обеззараживания изделие тщательно отмывают от остатков дезинфекционного средства.
Предстерилизационная очистка
Предстерилизационная очистка (ПСО) – этап цикла по обработке ИМН, предусматривающий удаление с изделий белковых, жировых, механических загрязнений и остаточных количеств лекарственных препаратов. При выборе средств для дезинфекции и очистки имеет значение отсутствие у них фиксирующего действия. Так, например, альдегид-содержащие дезинфекционные средства обладают выраженным фиксирующим действием, в результате чего органические загрязнения прочно фиксируются на поверхности обрабатываемых изделий. А это в свою очередь может стать причиной неэффективной дезинфекции и очистки.
Современные композиционные дезинфекционные средства позволяют совместить при использовании раствора одного средства дезинфекцию и ПСО изделий. Для этого используют ферментные средства, обеспечивающие разложение белковых, углеводных и жировых загрязнений, имеющих в составе антимикробные компоненты.
Стерилизация изделий медицинского назначения – финишная прямая
Пример установки газовой-плазменной стерилизации. Источник: meise.comСтерилизация изделий медицинского назначения является последним этапом обработки. Для ее выполнения, скажем, в лечебно-профилактических учреждениях используются термические, химические методы и их комбинация. К термическим относят паровой, воздушный, инфракрасный, гласперленовый. А к химическим – газовый, плазменный, озоновый и растворами химических средств.
То, каким именно методом можно воспользоваться для стерилизации конкретных изделий, зависит от самого метода и его особенностей. Специалисты считают, что в момент выбора важно учитывать все достоинства и недостатки разных методик, поскольку ни один из существующих методов стерилизации не является абсолютно идеальным.
Так, самым распространенным методом в лечебно-профилактических учреждениях признаны паровой и воздушный.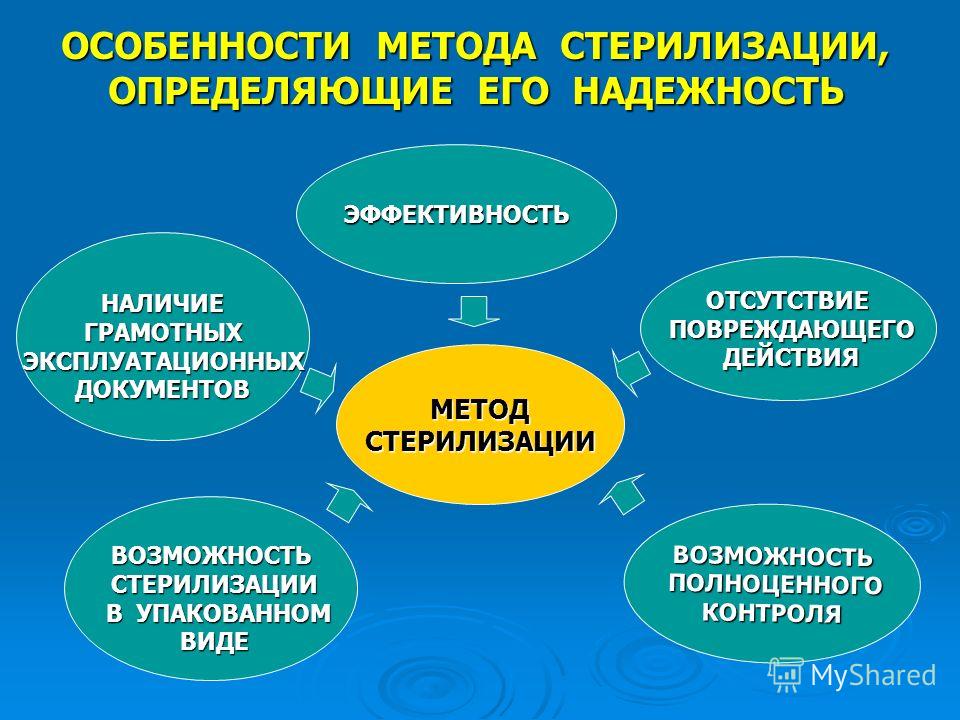 Но какой бы из методов ни выбрал специалист, он должен будет учесть требования к средствам предстерилизационной очистки и стерилизации медицинских изделий, которые должны иметь:
Но какой бы из методов ни выбрал специалист, он должен будет учесть требования к средствам предстерилизационной очистки и стерилизации медицинских изделий, которые должны иметь:
- высокую активность за возможно короткое время;
- безопасность для персонала, пациентов, окружающей среды;
- хорошую совместимость с материалами изделий, выражающуюся в отсутствии повреждающего действия на материалы;
- возможность контроля процесса;
- простоту и удобство применения;
- приемлемую стоимость и доступность;
- высокую стабильность, способствующую приемлемому сроку хранения химического средства, быструю и полную его растворимость в воде;
- отсутствие раздражающего запаха.
Перспективы развития методов стерилизации медицинских изделий
Специалисты, занимающиеся изучением вопросов методологии дезинфекции и стерилизации изделий медицинского назначения, в один голос утверждают: несмотря на все разнообразие методов, в этой области есть куда развиваться и что совершенствовать.
В частности, процесс стерилизации помогут сделать более эффективным:
- разработка оборудования, позволяющего реализовать новые методы стерилизации с более короткими или более щадящими режимами;
- разработка новых химических средств и оптимальных режимов их применения, обеспечивающих эффект стерилизации в приемлемые сроки;
- увеличение номенклатуры химических средств на основе действующих веществ, пригодных для стерилизации изделий из разнородных материалов;
- разработка химических индикаторов различных классов, позволяющих осуществлять в стерилизаторах разных типов оперативный внешний и внутренний контроль стерилизации.
Таким образом, считается, что некая «идеальная» технология должна обеспечивать обработку изделий различных конструкционных исполнений из любых разнородных материалов в современном автоматизированном оборудовании за возможно короткое время, быть легко контролируемой, а также обоснованно адаптированной к условиям использования как экономически, так и экологически. Причем «идеальная» технология стерилизации, помимо всего прочего, должна позволять обработку изделий в упакованном виде и не требовать удаления остатков стерилизующих средств.
Причем «идеальная» технология стерилизации, помимо всего прочего, должна позволять обработку изделий в упакованном виде и не требовать удаления остатков стерилизующих средств.
Специалисты также утверждают, что сегодня такой технологии, которая соответствовала бы всем вышеуказанным требованиям, пока не существует. А вот максимально приближенные к идеалу условия и технологии вполне могут быть сосредоточены в одном месте. Особенно если речь идет обо всех циклах фармацевтического производства, таких которые сосредоточены, например, на индустриальной площадке «Экобалтик». Ведь именно здесь, с запуска производства препарата «Мирамистин» в 2014 году начал формироваться новый для региона фармацевтический кластер промышленного производства Калининградской области.
В планах инвесторов индустриального парка значатся и работы по организации большого фармацевтического склада класса «А» в соответствии со стандартами GDP с блоком электронно-лучевой стерилизации и с системой, которая позволит обеспечить полный контроль этапов поставки и передвижения лекарственных средств от их упаковки на производстве до конечного покупателя.
Обсуждается и возможность строительства на территории индустриального парка «Экобалтик» цеха стерилизации фармупаковки в городе Багратионовске. Проект потребует больших инвестиций, зато цех сможет оказывать такую услугу в Калининградской области для всех предприятий.
К работе над этими проектами управляющая компания площадки «Экобалтик» — ООО «Балтфармацевтика» уже приступила.
Услуги стерилизации медицинских изделий
Наша компания оказывает услуги по стерилизации медицинских изделий окисью этилена, паровой стерилизации, стерилизации ионизирующим излучением (радиационной стерилизации). Газовая стерилизациия оксидом этилена особенно востребована среди тех производителей, чья продукция чувствительна к температурному воздействию (стерилизация таких изделий проводится при температуре 37С), а также среди тех, чья продукция не выдерживает иные виды стерилизации (электронные медицинские изделия, биорезорбируемые изделия, медицинские изделия с покрытием). Паровая стерилизация — самый распостраненный вид стерилизации, и тем не менее, требовательный к водоподготовке, качеству и состоянию стерилизационного оборудования. Радиационная стерилизация незаменима для некоторых видов изделий, например для жидких или порошкообразных, в герметичной упаковке.
Паровая стерилизация — самый распостраненный вид стерилизации, и тем не менее, требовательный к водоподготовке, качеству и состоянию стерилизационного оборудования. Радиационная стерилизация незаменима для некоторых видов изделий, например для жидких или порошкообразных, в герметичной упаковке.
Стерилизационный центр СтериПак Сервис
Лаборатория центра оснащена уникальным стерилизационным оборудованием 3М™ Steri-Vac™ 5XL и 3М™ Steri-Vac™ 8XL, а также системами контроля качества стерилизации производства 3М, США.
Производителям изделий медицинского назначения
Услуги газовой стерилизации этиленоксидом изделий медицинского назначения для производителей медицинских изделий небольшого объема. Работа с небольшими партиями. Срок выдачи стерильных изделий от 2-х дней.
Клиникам и частным медицинским центрам
Услуги стерилизации и обработки инструментов, услуги низкотемпературной газовой стерилизации эндоскопов, артроскопов, световодов, электродов, дренажей и других термо- и влагочувствительных изделий, не выдерживающих паровой метод стерилизации.
Газовая оксидом этилена
Газовая стерилизация оксидом этилена — один из химических методов стерилизации изделий медицинского назначения, применяется в тех случаях, когда необходимо исключить воздействие на продукт высоких температур и повышенной влажности. Стерилизующим агентом является этиленоксид, который за счет алкилирующего действия подавляет РНК микроорганизмов.
Стерилизующим агентом является этиленоксид, который за счет алкилирующего действия подавляет РНК микроорганизмов.
Паровая
Стерилизация медицинских изделий – рутинная необходимость в медицинских учреждениях, как государственных, так и частных. На метод стерилизации паром приходится около 70 % всей номенклатуры стерилизуемых медицинских изделий, что обусловлено эффективностью метода, безопасностью, доступностью и широким выбором оборудования.
Плазменная стерилизация парами перекиси водорода
Стерилизацию парами перекиси водорода разные группы исследователей относят как к дезинфекции высокого уровня, так и к низкотемпературным методам стерилизации. Бесспорным преимуществом плазменной стерилизации является короткое время цикла стерилизации. К недостаткам же можно отнести, что этот метод стерлизации является окисляющим.
Гамма излучением
Радиационная стерилизация – способ инактивации жизнеспособных микроорганизмов с помощью потоков частиц, способных ионизировать вещество. Этот метод используется как правило в промышленных масштабах для стерилизации косметического сырья, изделий медицинского назначения, фармацевтических препаратов. Для гамма-стерилизации предназначены радиационно-технологические установки, использующие в качестве источника излучения радиоактивные нуклиды химических элементов, например, кобальт-60
Электронно-лучевая
Электронно-лучевая стерилизация – один из физических методов стерилизации медицинских изделий, готовой продукции, сырья, позволяющий обработать за короткое время большой объем продукции. При электронном-лучевом способе стерилизации пучок электронов повреждает ДНК микроорганизмов.
При электронном-лучевом способе стерилизации пучок электронов повреждает ДНК микроорганизмов.
Радиационная стерилизация медицинских изделий
На выбор метода стерилизации влияют такие свойства медицинского изделия, как состав, термостабильность или термолабильность, переносимость повышенной влажности, устойчивость к перепадам давления. Также проводится оценка упаковки – она не должна препятствовать проникновению стерилизующего агента. Ионизирующее излучение в качестве метода стерилизации выбирается производителем только при отсутствии негативного влияния на медицинское изделие.
Современное стерилизационное оборудование
Обязательным условием успешного оказания медицинской помощи является отсутствие рисков инфицирования пациента через используемые медицинские инструменты, инъекционные растворы, имплантаты, а так же перевязочный материал и предметы ухода. В соответствии с требованиями международных стандартов, при поставке стерильной продукции микробиологическое загрязнение медицинских изделий от любых источников должно быть сведено к минимуму всеми доступными средствами. Цель процесса стерилизации и стерилизующих агентов (стерилизантов) заключается в уничтожении микробиологических контаминантов. Таким образом, осуществляется преобразование нестерильных изделий в стерильные.
Термин «стерилизация» (от лат. sterilis — бесплодный) обозначает полное освобождение различных веществ и предметов от живых микроорганизмов. В ходе стерилизации производится уничтожение всех способных к размножению микробов и спор. Большим преимуществом стерилизации, помимо ее действенности, является возможность ее автоматизированного проведения, а также сравнительно непродолжительное время процесса.
Способы стерилизации
Стерилизация основана на губительном для микроорганизмов и их спор воздействии разнообразных физических или химических агентов (стерилизантов). Ниже приведена наиболее общая классификация методов стерилизации:
Ниже приведена наиболее общая классификация методов стерилизации:
- Термическая: паровая и воздушная (сухожаровая)
- Химическая: газовая или химическими растворами (стерилянтами)
- Радиационная стерилизация: применяется в промышленном варианте
- Метод мембранных фильтров: применяется для получения небольшого количества стерильных растворов, качество которых может резко ухудшиться при действии других методов стерилизации
Термические методы стерилизации
Термические методы стерилизации исторически являются одними из самых старых, применяемых в медицине длительное время. Они по-прежнему широко применяются и имеют ряд преимуществ:
- Надёжность
- Отсутствие необходимости удаления стерилянтов с предметов медицинского назначения
- Удобство работы персонала
- Стерилизация проводится в упаковках, что позволяет сохранить стерильность некоторый период времени
Паровая стерилизация осуществляется подачей насыщенного водяного пара под давлением в паровых стерилизаторах (автоклавах). Такая методика считается наиболее эффективным методом, так как чем выше давление, тем выше температура пара, стерилизующего материал.
Паровой стерилизации подвергают изделия из текстиля (бельё, вату, бинты, шовный материал), из резины, стекла, некоторых полимерных материалов, питательные среды, лекарственные препараты.
В настоящее время паровая стерилизация продолжает оставаться самым распространенным в мире способом стерилизации. Данный метод высокоэффективен, экономичен и приемлем для многих медицинских изделий. По данным статистики, 75% общего объема госпитальной стерилизации в мире приходится на паровой метод. В России продолжает широко использоваться воздушная, или сухожаровая, стерилизация. В развитых странах высокое энергопотребление такого оборудования, отсутствие надежных методов упаковки и высокая температура воздействия свели применение данного метода к минимуму.
В современной медицине термическая стерилизация встречает все больше ограничений. Использование температуры рабочего цикла от 120° до 180°С вызывает повреждение термочувствительных материалов (полимеры, оптика, электронные блоки). Активное использование не термостойких компонентов (полимерных материалов, оптического волокна и микроэлектроники) в конструкции хирургических и диагностических инструментов заметно сократило перечень изделий, пригодных к стерилизации температурными методами.
Количество сложного, дорогостоящего оборудования, инструментов, имплантатов и материалов в отечественных клиниках постоянно увеличивается, что требует перехода на нетермические методы стерилизации, а значит и соответствующего переоснащения парка стерилизационного оборудования.
Химические методы стерилизации
Для газовой (холодной) стерилизации используют герметичные контейнеры или специальные аппараты с камерами, заполняемыми парами окиси этилена, формальдегида или специализированными многокомпонентными системами. Используются при обработке приборов, аппаратов, сложных оптических систем, крупногабаритных изделий или изделий из титана, полимерных смол, резин.
Для химической стерилизации растворами применяются основных четыре группы веществ:
- Кислота+окислитель (например, «Первомур»)
- Альдегид (например, формалин)
- Детергент (например, хлоргексидина биглюконат)
- Галоид (например, Повидон-йод)
Концентрация стерилизанта и время экспозиции зависит от используемого химического вещества.
Наиболее широко в мире применяется стерилизация с помощью этиленоксида. Для сравнения, в 1999г. в США 52,2% всех одноразовых медицинских изделий было простерилизовано с помощью этиленоксида, 45,5% — гамма-радиацией, 1,8% — паром и только 0,5% — другими методами.
Этиленоксидная стерилизация прекрасно зарекомендовала себя в большинстве стран мира, оборудование для ее проведения выпускается большим количеством производителей в различных странах Европы и Америки. Этиленоксидный метод обеспечивает самый щадящий температурный режим стерилизации.
Этиленоксидный метод обеспечивает самый щадящий температурный режим стерилизации.
Формальдегид нашел широкое применение в качестве стерилизанта высокого уровня с использованием специальных камер. Для стерилизации же он не является самым удачным выбором. Низкая проникающая способность формальдегида приводит к тому, что данный метод требует применения рабочей температуры в пределах 65 – 80°С, и многие специалисты вообще не считают этот метод низкотемпературным. Для формальдегида имеются существенные ограничения в отношении стерилизации полых изделий, изделий с отверстиями и каналами. Весьма существенно, что для формальдегида не разработано нейтрализаторов и полного мониторинга процесса стерилизации. Химические методы стерилизации показали себя надежными и эффективными методами. Однако и они не лишены определенных недостатков. В первую очередь, к ним следует отнести высокую токсичность используемых стерилизантов, что требует выполнения очистки стерилизуемого оборудования и материалов от остатков стерилизационного агента, сохраняющихся на поверхности и в порах материала после цикла стерилизации. Также необходимо учесть тот факт, что не все материалы, используемые для производства медицинских изделий, выдерживают химическое воздействие стерилизантов.
Стерилизация ионизирующим излучением
Радиационный метод (лучевую стерилизацию γ-лучами) применяют в специальных установках при промышленной стерилизации однократного применения — полимерных шприцев, систем переливания крови, чашек Петри, пипеток и других хрупких и термолабильных изделий.
Некоторое время в фармтехнологии для стерилизации используется ультрафиолетовое (УФ) (длина волны 253,7 нм). Источником УФ-излучения являются ртутные кварцевые лампы. Их мощное бактериостатическое действие основано на совпадении спектра испускания лампы и спектра поглощения ДНК микроорганизмов, что является причиной их гибели при длительной обработке излучением кварцевых ламп. При недостаточно мощном действии УФ в клетках микроорганизмов активизируются процессы репарации и клетка может восстановиться. Метод применяется для стерилизации воздуха приточно-вытяжной вентиляции, оборудования в биксах, также для стерилизации дистиллированной воды. Радиационная стерилизация – эффективный метод стерилизации, подходящий для многих инструментов, имплантатов и материалов. Его промышленное применения для стерилизации одноразовых медицинских инструментов и материалов является наиболее оправданным. Однако, подобные установки не используются в отделениях стерилизации ЛПУ, следовательно, не могут обеспечивать рутинную обработку многоразовых инструментов и материалов.
Метод применяется для стерилизации воздуха приточно-вытяжной вентиляции, оборудования в биксах, также для стерилизации дистиллированной воды. Радиационная стерилизация – эффективный метод стерилизации, подходящий для многих инструментов, имплантатов и материалов. Его промышленное применения для стерилизации одноразовых медицинских инструментов и материалов является наиболее оправданным. Однако, подобные установки не используются в отделениях стерилизации ЛПУ, следовательно, не могут обеспечивать рутинную обработку многоразовых инструментов и материалов.
Плазменная стерилизация
В настоящее время в большинстве медицинских учреждений наиболее часто используются относительно недорогая паровая и воздушная стерилизация, но эти способы допускают обработку только тех изделий, которые устойчивы к действию высокой температуры и влажности. Количество таких изделий среди всего набора медицинских изделий не превышает 60-70%.
Ранее этот процент был значительнее, но с каждым годом в медицине стабильно увеличивается процент изделий сделанных из материалов, критично относящихся к высокой температуре стерилизации. Кроме того эти изделия очень плохо переносят и химическую стерилизацию. При низкотемпературной химической стерилизации погружением в растворы химических препаратов по утвержденным методикам происходит агрессивное воздействие на материал изделий, что часто приводит к их преждевременному износу и выходу из строя. Кроме того при низкотемпературной химической стерилизации по-прежнему высока вероятность плохой стерилизации из-за влияния человеческого фактора, из-за сложности рельефа изделия, а то и небрежности со стороны персонала в обработки изделия.
При расследовании ряда эпидемий в больницах и родильных домах было выявлено, что контролирующая, поддерживающая и лечебная аппаратура могут играть роль резервуара инфекций, особенно в отношении детей в тяжелом состоянии, находящихся под действием такой аппаратуры в течение длительного времени.
Дыхательные аппараты, датчики для контроля артериального давления, пупочные катетеры, центральные венозные катетеры, устройства для парентерального питания, назотрахеальные и эндотрахеальные трубки создают для новорожденных риск инфицирования даже более значительный, чем для взрослых. Поэтому их необходимо относить к «критическим» медицинским изделиям, которые перед использованием должны быть гарантированно стерильными.
Плазменный метод стерилизации был разработан в ответ на возрастающую потребность ЛПУ в стерилизации медицинских изделий и материалов, надежная и бережная стерилизация которых невозможна с использованием всех перечисленных выше способов стерилизации. В настоящее время плазменная стерилизация является наиболее современным методом стерилизации, который широко применяют в крупных госпиталях и клиниках мира. Только в клиниках США за 2012 год проведено 1,5 млн циклов плазменной стерилизации. Отечественные клиники также активно внедряют плазменные стерилизаторы в повседневной работе отделений ЦСО, а портативные модели устанавливаются непосредственно в предоперационных помещениях.
Стерилизация медицинских изделий производится за счет действия особого стерилизующего агента (плазмы перекиси водорода). Уничтожаются все формы микроорганизмов, включая их условно-патогенные виды, которые активно проявляют себя в госпитальной инфекции. Формирование плазмы и сам процесс стерилизации протекают при нормальном давлении и температуре порядка 50-60С. Такая технология отличается максимально щадящим воздействием на конструкционные материалы медицинских изделий, что дает уникальные возможности для многократной стерилизации прецизионных изделий, систем, содержащих высококачественную оптику, электронику, а также изделий со специальными покрытиями или красками.
Физическая основа плазменной стерилизации
Метод плазменной стерилизации основан на действии плазмы перекиси водорода (Н2О2). Она состоит из ионов, электронов, нейтральных атомов и молекул и образуется под действием внешних источников энергии, таких как температура, радиационное излучение, электрическое поле и др. При этом методе после впрыскивания раствора перекиси водорода в стерилизационную камеру включается источник электромагнитного излучения, под воздействием которого одновременно происходит деление одной части молекул Н2О2 на две группы (ОН-), а другой части — на одну гидропероксильную группу (ООН-) и один атом водорода, сопровождающееся выделением видимого и ультрафиолетового излучения. В результате создается биоцидная среда, состоящая из молекул перекиси водорода, свободных радикалов и ультрафиолетового излучения. При отключении электромагнитного поля свободные радикалы преобразуются в молекулы воды и кислорода, не оставляя никаких токсичных отходов.
При этом методе после впрыскивания раствора перекиси водорода в стерилизационную камеру включается источник электромагнитного излучения, под воздействием которого одновременно происходит деление одной части молекул Н2О2 на две группы (ОН-), а другой части — на одну гидропероксильную группу (ООН-) и один атом водорода, сопровождающееся выделением видимого и ультрафиолетового излучения. В результате создается биоцидная среда, состоящая из молекул перекиси водорода, свободных радикалов и ультрафиолетового излучения. При отключении электромагнитного поля свободные радикалы преобразуются в молекулы воды и кислорода, не оставляя никаких токсичных отходов.
Плазменная стерилизация является единственным экономически эффективным методом стерилизации медицинских изделий из материалов, чувствительных к действию высокой температуры и влаги, а также инструментов и изделий, содержащих узкие, с трудом поддающиеся стерилизации каналы, которые могут стать входными воротами для инфицирования больного в стационаре. В плазменном стерилизаторе допускается обрабатывать практически всю номенклатуру применяемых в ЛПУ медицинских изделий. К ним относятся изделия из полимеров, электроинструменты и кабели, оптоволоконные световодные системы, электронные устройства, электрофизиологические катетеры, изделия из оптического стекла, металлические инструменты для микрохирургии и многое другое.
Согласно исследованиям НИИ дезинфектологии Роспотребнадзора, а также Института гигиены Хейдельбергского университета (Германия), технология плазменной стерилизации допускает стерилизацию инструментов для минимально инвазивной хирургии, включая эндоскопы. Это открывает перспективу для 100%-ной стерилизации инструментов, применяемых в ЛПУ для эндоскопических и малоинвазивных операций.
Во многих ЛПУ часто ощущается дефицит готовых к немедленному использованию дорогостоящих хирургических инструментов, так как приобретение и хранение нескольких комплектов одинаковых инструментов часто бывает экономически непосильно. Эта проблема перестает существовать при использовании плазменного стерилизатора. В современных системах плазменной стерилизации минимальная продолжительность цикла достигает 35 мин, а максимальное время не превышает 70 мин.
Эта проблема перестает существовать при использовании плазменного стерилизатора. В современных системах плазменной стерилизации минимальная продолжительность цикла достигает 35 мин, а максимальное время не превышает 70 мин.
Стоит особо отметить, что современные плазменные стерилизаторы полностью вписываются в структуру существующих ЦСО отечественных ЛПУ. Для их функционирования требуется только подводка электрической линии, а автоматический режим работы не требует специальной квалификации обслуживающего персонала.
Дополнительное преимущество плазменной стерилизации состоит в высокой степени экологичности данного метода. В отличие от высокотоксичных отходов газовой стерилизации, отходами плазменной стерилизации являются кислород и пары воды.
Первые плазменные стерилизаторы, появившиеся на отечественном рынке, отличались высокой стоимостью, что заметно ограничивало их повсеместное распространение. В последнее время на отечественный рынок вышли новые производители, предлагающие широкий модельный ряд плазменных стерилизаторов с объемом рабочей камеры от 35 до 120 литров, которые могут устанавливаться не только в ЦСО, но и непосредственно в предоперационных помещениях, обеспечивая максимально оперативный стерилизацию хирургических инструментов и материалов за время перерыва между хирургическими операциями в течение дня. Например, стерилизаторы серии Crystal компании LowTem представлены моделями с полезным объемом стерилизационной камеры от 35 до 108 л. Меню аппаратов позволяют производить стерилизацию по различным программам, в зависимости от типа загруженного оборудования. В зависимости от выбранной программы, продолжительность цикла составляет от 35 до 55 минут, а температура не превышает 60С.
Заключение
Прогресс медицины предъявляет все более строгие требования к стерилизационному оборудованию, рутинно используемому для обеспечения стерилизации хирургического и диагностического оборудования, различных медицинских материалов, имплантатов, инфузионных растворов и пр. Прогресс медицинских технологий привел к увеличению количества полимерных, оптических и электронных блоков в составе сложного, дорогостоящего оборудования, стерильность которого должна быть обеспечена перед применением. Проверенные временем паровая, воздушная стерилизация и химическая технологии стерилизации оказались не в состоянии обеспечить сохранность чувствительных элементов нового оборудования, а лучевые стерилизационные установки являются «привилегией» промышленных предприятий и не применяются в клинической практике.
Прогресс медицинских технологий привел к увеличению количества полимерных, оптических и электронных блоков в составе сложного, дорогостоящего оборудования, стерильность которого должна быть обеспечена перед применением. Проверенные временем паровая, воздушная стерилизация и химическая технологии стерилизации оказались не в состоянии обеспечить сохранность чувствительных элементов нового оборудования, а лучевые стерилизационные установки являются «привилегией» промышленных предприятий и не применяются в клинической практике.
Плазменная стерилизация является современной методикой, не имеющей «узких мест», характерных для более ранних способов стерилизации. В плазменных стерилизаторах на объект стерилизации не воздействуют высокая температура, давление, агрессивные химикаты. Отходами плазменных стерилизаторов являются неопасные продукты – углекислый газ и вода.
В модельных рядах современных производителей (таких как аппараты Crystal компании Lowtem) присутствуют как большие высокопроизводительные, так и компактные портативные модели. ЛПУ получили возможность весьма гибкого оснащения своих подразделений этими стерилизаторами. Появилась возможность установить компактный стерилизатор в предоперационной для быстрой стерилизации инструмента в перерыве между операциями. Такой подход существенно сокращает нагрузку на ЦСО и уменьшает трудозатраты персонала оперблока.
Можно с уверенностью утверждать, что технология плазменной стерилизации является исключительно востребованным и экономически оправданным высокотехнологичным процессом, необходимым для выполнения всех требований, направленных на санитарно-эпидемиологическое благополучие населения.
Преимущества и недостатки различных методов стерилизации | ||
Метод | Преимущества | Недостатки |
Паровая стерилизация | Наиболее распространенный метод стерилизации в стационарах. | Качество стерилизации может быть нарушено при неполном удалении воздуха, повышенной влажности материалов и плохом качестве пара. Могут повреждаться изделия, чувствительные к действию температуры и влажности. |
Воздушная стерилизация | Низкие коррозийные свойства. Глубокое проникновение в материал. Безопасен для окружающей среды. Не требует аэрации. | Длительная экспозиция. Очень высокая энергопотребляемость. Могут повреждаться термочувствительные изделия. |
Стерилизация окисью этилена | Проникновение в упаковочные материалы и пластиковые пакеты. Можно использовать для стерилизации большинства медицинских изделий. Прост в обращении и контроле. | Требуется время для аэрации. Маленький размер стерилизационной камеры. Окись этилена токсична, является вероятным канцерогеном, легко воспламеняется. |
Стерилизация плазмой перекиси водорода | Низкотемпературный режим. Не требует аэрации. Безопасен для окружающей среды и персонала. Конечные продукты нетоксичны. Прост в обращении, работе и контроле. | Нельзя стерилизовать бумажные изделия, белье и растворы. Маленький размер стерилизационной камеры. Нельзя стерилизовать изделия с длинными или узкими внутренними каналами. Требуется синтетическая упаковка. |
Стерилизация парами раствора формальдегида | Пожаро- и взрывобезопасен. Можно использовать для стерилизации большинства медицинских изделий. | Необходимость отмывания поверхности от остатков формальдегида. Обладает токсичностью и аллергенностью. Длительная экспозиция. Длительная процедура удаления формальдегида после стерилизации. |
Методы и этапы стерилизации и дезинфекции стоматологических инструментов
Стоматологическое лечение относится к тем сферам медицины, где врачу приходится тесно контактировать с пациентами. Каждый осмотр и любая стоматологическая манипуляция подразумевает взаимодействие со слизистыми тканями, зачастую пораженными инфекцией, поэтому соблюдение гигиены, дезинфекция и стерилизация в стоматологии – правило номер один.
Каждый осмотр и любая стоматологическая манипуляция подразумевает взаимодействие со слизистыми тканями, зачастую пораженными инфекцией, поэтому соблюдение гигиены, дезинфекция и стерилизация в стоматологии – правило номер один.
Правила стерилизации стоматологических инструментов регулируются МОЗ Украины. Они прописаны с тем посылом, что каждый пациент является потенциальным носителем инфекции. Соответственно, для безопасности других пациентов и медицинского персонала необходимо соблюдать строгие санитарно-гигиенические требования в отношении очистки стоматологического инструмента и принадлежностей, используемых стоматологом.
По какому принципу выбирают методы стерилизации в стоматологии
Обработка стоматологического оборудования и рабочего инструмента стоматолога проводится с целью дезинфекции (обеззараживания) изделий. Выбор метода дезинфекции для каждого инструмента зависит от того, насколько велик риск инфицирования через него.
Например:
- Зубной элеватор, пародонтологические зонды, кюреты для удаления зубного камня, шпатель, боры, наконечники и другой пародонтический инструмент, которые контактируют непосредственно с открытыми ранами ротовой полости, вскрытыми кариозными полостями, относятся к категории высокого риска. Они требуют обязательной стерилизации.
- Зуботехническое зеркало и другие материалы, инструменты, которые соприкасаются со слизистой, при условии отсутствия на ней повреждений. В этом случае используется как стерилизация, так и химическая дезинфекция стоматологических инструментов.
- Предметы и материалы, которые контактируют только с кожными покровами пациента, а именно, мебель, стоматологическое кресло, одежда врача – это инструментарий низкого риска передачи инфекции. Для обеззараживания этих предметов подходит наименее интенсивная дезинфекция.
Самые распространенные методы стерилизации стоматологических инструментов
В настоящее время существуют такие виды стерилизации в стоматологии:
- механический;
- биологический;
- физический;
- химический;
- микроволновой;
- ультрафиолетовый.

К механическим способам обработки относятся влажная уборка, стирка медицинской одежды и других тканевых изделий многоразового использования, проветривание стоматологического кабинета. Механическая дезинфекция в стоматологии должна быть ежедневной.
Биологическая дезинфекция – это обработка твердых поверхностей стоматологических инструментов с применением природных противомикробных средств. Подходит не для всех изделий, так как является неэффективной в борьбе с некоторыми штаммами бактерий, например ВИЧ.
Физическая стерилизация инструментов в стоматологии – это не что иное, как обработка и обеззараживание изделий под действием высокой температуры. Термическая обработка считается наиболее надежным и безопасным методом дезинфекции, но она подходит для изделий, изготовленных из термоустойчивых материалов (стальных, твердосплавных).
Термо стерилизация стоматологического инструментария проводится двумя способами:
- сухим;
- паровым.
Химическая дезинфекция – обеззараживание инструментария стоматолога с помощью агрессивных химических средств. Эффективно устраняет все виды вирусов и бактерий, применяется, как правило, для обработки изделий группы высокого риска инфицирования, которые нельзя подвергать действию высоких температур. Холодная стерилизация проводится для обработки пластиковых, резиновых, стеклянных предметов.
Микроволновая дезинфекция актуальна, когда нужно обработать небольшое количество инструментов низкой и средней категории инфекционного риска. А стерилизация посредством воздействия на предметы ультрафиолетовых лучей предназначена для быстрого обеззараживания поверхностей инструментов, которые не контактируют с раневыми поверхностями.
Основные этапы стерилизации стоматологических инструментов
Полноценный цикл стерилизации состоит из следующих этапов:
- Дезинфекция.
Любые инструменты стоматолога (речь идет об изделиях многоразового использования) должны проходить эту стадию обработки.
 Процедура для пластиковых, керамических наконечников и, например, полностью металлических инструментов (ножей, элеваторов) будет отличаться только выбором антисептиков.
Процедура для пластиковых, керамических наконечников и, например, полностью металлических инструментов (ножей, элеваторов) будет отличаться только выбором антисептиков.Дезинфекцию можно выполнять вручную или использовать для этой цели специальное оборудование. Принцип работы химического стерилизатора прост: необходимо сложить инструменты в специальный контейнер и опустить его в емкость, заполненную дезинфицирующим раствором. Время пребывания в растворе зависит от его концентрации и типа стоматологического инструмента.
- Предстерилизация.После обработки химическим антисептиком инструменты необходимо промыть в обычной воде (каждый отдельно) примерно по минуте, потом ополоснуть под проточной водой в течение нескольких минут. Затем инструменты промывают в дистиллированной воде (время обработки – 1 минута). Для предстерилизационной обработки цельнолитых, гладких изделий можно использовать щетки. Предметы с многочисленными насечками, с абразивной поверхностью лучше очищать в ультразвуковом стерилизаторе. УЗ стерилизация стоматологических боров с алмазным напылением – простой и быстрый способ предстерилизационной обработки. Инструментарий помещают в контейнер УЗ аппарата. Затем в аппарат заливают дезраствор и устанавливают время очистки. Всю работу оборудование делает за вас в автоматическом режиме. Обработанный инструмент просушивают в сушильном аппарате и упаковывают.
- Упаковка.
Этот этап актуален, если планируется паровая стерилизация стоматологических инструментов. Для упаковки потребуются специальные пакеты или упаковочная машина. Инструмент необходимо поместить в пакет, соответствующий ему по размеру и заклеить. Упаковочный аппарат упрощает процесс упаковки. Он комплектуется рулоном упаковочной пленки. При запечатывании инструментов можно регулировать длину и ширину упаковочного материала.
- Стерилизация.
Упакованные инструменты стерилизуют в автоклаве:
- их помещают на специальный поддон;
- пакеты должны лежать бумажным слоем вверх и не перекрывать друг друга;
- затем устанавливают нужную температуру, режим стерилизации;
- далее автоклавирование происходит автоматически.

Простерилизованный стоматологический инструмент хранят в упакованном виде в сухом месте.
Стерилизация и дезинфекция в стоматологии терапевтических инструментов
Все поверхности в стоматологическом кабинете обрабатывают в начале рабочего дня специальными средствами, содержащими поверхностно-активные вещества. В процессе работы врач производит аналогичную дезинфекцию стоматологического кресла и внешних поверхностей стоматологической установки после каждого пациента.
Все инструменты стоматолога – предметы индивидуального использования. В стандартный стоматологический набор входит лоток, гладилка, шпатель, элеватор, зубной зонд и пинцет. Все эти предметы сразу после приема пациента должны пройти полный цикл стерилизации (обеззараживание, предстерилизация и термическая обработка).
Стерилизация эндодонтических инструментов: особенности и последовательность
Большинство эндодонтических инструментов в современной стоматологии относятся к категории изделий одноразового использования.
Правила их применения следующие:
- сразу после использования нужно провести дезинфекцию инструмента;
- после дезинфекции изделие отправляют на утилизацию.
Инструментарий многоразового использования по завершению работы сразу погружают в раствор для дезинфекции, не допуская высыхания. Процедура стерилизации длится полчаса. Если в дальнейшем используется ультразвуковая чистка, то время химической обработки можно сократить в 2 раза.
После предстерилизационной обработки эндодонтический инструмент отправляют на стерилизацию в автоклаве или сухожаровом шкафу (в зависимости от типа инструмента).
Стерильные инструменты важно правильно хранить. В каждой современной клинике имеется для этой цели специальное оборудование.
Стерилизация стоматологических наконечников
Она отличается от дезинфекции других инструментов стоматолога. Наконечники нельзя погружать в агрессивный химический раствор и подвергать действию ультразвука. Дезинфекция стоматологических наконечников осуществляется с помощью специальных антибактериальных салфеток. При обработке изделий важно позаботиться о защите рук от попадания на кожу дезинфицирующего средства.
Дезинфекция стоматологических наконечников осуществляется с помощью специальных антибактериальных салфеток. При обработке изделий важно позаботиться о защите рук от попадания на кожу дезинфицирующего средства.
Порядок стерилизации:
- разборка наконечника;
- протирание поверхностей каждой детали;
- промывание игл, через которые подается физраствор;
- сборка;
- смазка (обязательная процедура перед упаковкой инструмента).
Упакованные наконечники отправляют на хранение в UV-аппарат, в котором ультрафиолетовые лучи обеспечат стерильность инструмента до следующего применения.
Стерилизация в стоматологии ортодонтических инструментов
В стоматологической ортопедии используются не только металлические инструменты, но и множество приспособлений из эластичных материалов:
- Инструментарий из стали, твердых сплавов проходят традиционный процесс стерилизации (от обеззараживания в дезрастворе до термической стерилизации).
- Точно также стерилизуют металлические абразивные диски, коронкосниматери и коронкорезы, металлические ложки.
- Пластиковые ортопедические ложки, каменные диски относятся к изделиям одноразового применения. Сразу после использования их необходимо продезинфицировать и отправить на утилизацию.
- Наковальня, ортопедический молоток очищают при помощи салфеток, пропитанных антисептиком. Для эффективности изделия обрабатывают дважды.
- Коронки и мосты, силиконовые или альгинантные файлы первоначально необходимо промыть в воде, а затем погрузить в раствор для быстрой дезинфекции. После химической обработки инструменты нужно тщательно промыть и оставить в емкости с водой на 5 минут.
Самая эффективная стерилизация боров в стоматологии: сухожаровой шкаф или автоклав?
Даже самые сильные дезинфицирующие средства и современные способы стерилизации медицинского инструмента не могут справиться с некоторыми наиболее опасными вирусами – ВИЧ, гепатит и др. Добиться 100% стерильности инструментария стоматолога можно только посредством воздействия на них высоких температур.
Добиться 100% стерильности инструментария стоматолога можно только посредством воздействия на них высоких температур.
В стоматологии практикуют два способа термоочистки инструмента:
- Воздушный – прокаливание металлических и стеклянных стоматологических принадлежностей в сухожаровом шкафу. Процедура воздушной стерилизации проходит при температуре 180°С и длится от 30 минут до 2 часов. Прошедшие предстерилизационную обработку предметы выкладывают на поддон без упаковки и помещают в корпус сухожарового шкафа.
- Паровой – автоклавирование, обработка инструмента горячим паром, который поступает в стерилизационную камеру под большим давлением. Температура в автоклаве 120-130°, и ее вполне достаточно, чтобы уже в течение 5 минут – 1 часа нейтрализовать вредные бактерии.
Оборудование для сухой стерилизации стоит гораздо дешевле, однако стерилизацию в автоклаве стоматология практикует чаще всего.
Причина такого выбора – множество преимуществ, которые дает автоклавирование:
- Деликатное воздействие на материалы, из которых изготовлены инструменты. При сухой обработке боры и другие стоматологические принадлежности сильно накаливаются, что приводит к более быстрому износу изделий. Паровой метод самый безопасный для любых металлов и даже подходит для некоторых видов пластика.
- Экологичность, безопасность для персонала стоматологической клиники и для окружающей среды.
- Непродолжительная экспозиция (длительность сеанса стерилизации в автоклаве самая короткая – от 5 минут для некоторых видов стоматологического инструмента).
- Возможность длительного сохранения изделий стерильными. Медицинские инструменты проходят стерилизацию в автоклаве в упакованном виде. Вакуумная упаковка позволяет транспортировать и хранить стерильные предметы, защищает от загрязнений.
- Функциональность оборудования – наличие нескольких режимов работы.
- Отсутствие потребности в ополаскивании после стерилизации.

- Сушка входит в цикл стерилизации в автоклаве.
- Экономичный расход энергии на обработку инструментария.
Наиболее функциональное и эффективное оборудование для стоматологических кабинетов, клиник – это профессиональные медицинские автоклавы класса B, например автоклав стоматологический Dentsply Sirona DAC Professional, класс В – продукт одного из ведущих производителей стоматологического оборудования в мире.
Автоклавы – дорогостоящая аппаратура, однако качество стерилизации медицинского инструментария – это не та сфера, где можно экономить. Правильный выбор методов дезинфекции, выбор качественного оборудования и соблюдение правил стерилизации в стоматологии гарантирует безопасность и пациентов, и врачей, и всего персонала клиники.
виды, режимы, аппараты для стерилизации
К тепловой стерилизации относится асептический метод консервирования.
Принцип его заключается в том, что тепловая стерилизация пищевого продукта осуществляется до фасовки в тару, а для того чтобы гарантировать микробиологическую стабильность продукта при хранении, принимают меры против вторичного заражения стерильного продукта при фасовке и после нее. Особую ценность этот метод консервирования представляет в отношении сохранения фруктовых полуфабрикатов (соков, пюре) в резервуарах большой вместимости (15–50 т).
Для стерилизации консервов используют тиндализацию – метод повторной стерилизации с интервалами между варками в 20-28 ч. Этот метод позволяет проводить стерилизацию при установленной продолжительности при несколько пониженной температуре.
При такой обработке первоначальная консистенция сырья почти не изменяется, качество продукта лучше в сравнении с обычной стерилизацией (например, плоды компота не развариваются, имеют упругую, плотную консистенцию).
Режим стерилизации зависит от вида продукции, размера и вида тары. Так, в кислой среде микроорганизмы погибают скорее, чем в нейтральной. Консервы с твердой продукцией прогреваются дольше, чем с жидкой. Жестяная тара прогревается быстрее, чем стеклянная. Поэтому для каждого вида продуктов разработан специфический режим стерилизации.
Консервы с твердой продукцией прогреваются дольше, чем с жидкой. Жестяная тара прогревается быстрее, чем стеклянная. Поэтому для каждого вида продуктов разработан специфический режим стерилизации.
Стерилизацию проводят в специальных аппаратах – автоклавах или стерилизаторах непрерывного и периодического действия под давлением’, пастеризацию – в открытых ваннах или в автоклавах. Пастеризация в открытых ваннах применяется редко, в основном для кислых консервов в жестяных банках.
В плодоперерабатывающих организациях чаще используют вертикальный автоклав – стерилизатор на две или четыре корзины. Для стерилизации молока, сливок, томат-пасты, пюре, сахарных растворов и воды для диффузионных установок сахарных заводов применяют пароконтактные устройства. В них нагрев осуществляется в результате непосредственного контакта среды с паром.
Жидкий продукт распыляется в пароконтактном нагревателе и мгновенно обрабатывается паром из дистиллированной воды. Затем продукт поступает в вакуум-камеру, где в результате испарения удаляется перешедший в него конденсат, летучие кислоты, придававшие продукту нежелательный запах и привкус.
К особым вариантам тепловой стерилизации относится применение переменного электрического тока высокой и сверхвысокой частоты. При этом стерилизация происходит за несколько секунд, и консервы получаются высокого качества. Однако внедрение процессов ВЧ- и СВЧ-обработки в практику консервирования лимитируется сложностью оборудования, относительно высокой энергоемкостью процесса, трудностью контроля температурного режима в банке во время обработки и т.д.
Инструкция по стерилизации
Инструкция по стерилизации литоэкстрактора из Нитинола
Общие рекомендации
Рекомендовано применять любые химические виды стерилизации, радиоактивная стерилизация, а также термические виды (при температуре не выше 120 градусов по Цельсию).
Подробная пошаговая инструкция
- Отложить инструменты после использования.
- Выполнить последовательность:
Дезинфекция → Механическая очистка инструмента → Проверка на повреждения → Промывка инструменты → Сушка → Упаковка в стерилизационную упаковку → Стерилизация → Стерильное хранение/применение.
При применении стерилизационной упаковки (бумага, фольга или стерилизационные контейнеры) инструменты могут храниться в стерильном виде и позднее использоваться от 24 часов до 6 месяцев. При стерилизации физическими методами (паровым, воздушным) изделия, как правило, стерилизуют упакованными в упаковочные материалы, разрешенные в установленном порядке к промышленному выпуску и применению в России. При паровом методе могут применяться стерилизационные коробки без фильтров и с фильтром. При воздушном методе, а также при паровом и газовом методах допускается стерилизация инструментов в неупакованном виде.
Виды стерилизации:
- паровая (только при давлении пара 0,5±0,2 рабочей температуре 110 и времени 180 минут химический контроль антипирин, резорцин)
- радиационная
- химическими методами: растворы химических средств
- озоновая (стерилизатор С0-01-СПБ)
- плазменная стерилизация (установка «Стеррад»)
- стерилизация на основе окиси этилена, паров формальдегида.
- Стерилизация газовым методом.
Для этого метода стерилизации применяют смесь окиси этилена и бромистого метила в весовом соотношении 1:2,5 соответственно (ОБ), окись этилена, пары раствора формальдегида в этиловом спирте, озон. Стерилизацию смесью ОБ и окисью этилена осуществляют при температуре не менее 18°С, 35°С и 55°С, парами раствора формальдегида в этиловом спирте при температуре 80°С. Перед газовой стерилизацией изделия после предстерилизационной очистки подсушивают до исчезновения видимой влаги. Удаление влаги из полостей изделий производят с использованием централизованного вакуума, а при его отсутствии с помощью водоструйного насоса, подсоединенного к водопроводному крану. При стерилизации ОБ и окисью этилена удаляют воздух до давления 0,9 кгс/см2. При использовании портативного аппарата после окончания стерилизации его выдерживают в вытяжном шкафу на протяжении 5 часов.
Перед газовой стерилизацией изделия после предстерилизационной очистки подсушивают до исчезновения видимой влаги. Удаление влаги из полостей изделий производят с использованием централизованного вакуума, а при его отсутствии с помощью водоструйного насоса, подсоединенного к водопроводному крану. При стерилизации ОБ и окисью этилена удаляют воздух до давления 0,9 кгс/см2. При использовании портативного аппарата после окончания стерилизации его выдерживают в вытяжном шкафу на протяжении 5 часов.
Озоном, вырабатываемым в озоновом стерилизаторе С0-01 -СПБ, стерилизуют изделия простой конфигурации из коррозионностойких сталей и сплавов, в неупакованном виде при температуре не более 40°С. Цикл стерилизации (выход на режим, стерилизация, дезактивация) составляет 90 минут. После стерилизации инструменты используют по назначению сразу без дополнительного проветривания. Срок сохранения стерильности изделий 6 часов, при соблюдении правил асептики. При упаковке в стерильную двухслойную х/б ткань срок стерильности составляет 3 суток, а при содержании в камере с бактерицидными облучателями — 7 суток.
- Стерилизация растворами химических средств
Данный метод применяют для стерилизации изделий, материалы которых не являются термоустойчивыми, и применение других официально рекомендуемых методов невозможно. Недостатком данного метода является то, что изделия нельзя стерилизовать в упаковке и по окончании стерилизации их необходимо промыть стерильной жидкостью (водой или 0,9% раствором натрия хлорида), что при нарушении правил асептики может привести к вторичному обсеменению микроорганизмами простерилизованных изделий. Для химических средств применяют стерильные емкости из стекла, термостойких пластмасс, выдерживающих стерилизацию паровым методом, металлов, покрытых эмалью. Температура растворов, за исключением специальных режимов применения перекиси водорода и средства Лизоформин 3000, должна быть не менее 20°С для альдегидсодержащих средств и не менее 18°С для остальных средств (табл. ).
).
Используются такие современные стерилизующие агенты, как глутаровый альдегид, производные ортофталевой и янтарной кислот, кислородсодержащие соединения и производные надуксусной кислоты в режиме экспресс-стерилизации и «Классической стерилизации».
Разъемные изделия стерилизуют в разобранном виде. Во избежание нарушения концентрации стерилизационных растворов, погружаемые в них изделия должны быть сухими. Цикл обработки составляет 240-300 минут. Промытые стерильные изделия после удаления жидкости из каналов и полостей используют сразу по назначению или после упаковки в двухслойную стерильную х/б бязь, помещают в стерильную коробку, выложенную стерильной простыней, на срок не более 3 суток.
Все работы по стерилизации изделий проводятся в асептических условиях в специальных помещениях, подготавливаемых как операционный блок (кварцевание, генеральная уборка). Персонал использует стерильную спецодежду, перчатки, очки. Ополаскивание изделий проводится в 2-3 сменах стерильной воды, по 5 минут в каждой.
Стерилизация растворами химических средств
Примечания:
1 Концентрация растворов средств Бианол. Лизоформин 3000, КолдСпор, Гигасепт ФФ приведена по препарату, средства. Первомур — по суммарному содержанию 30-33% перекиси водорода и 100% муравьиной кислоты, растворов остальных средств – по действующему веществу.
2 Электрохимически активированные растворы с pH от 2,0 до 8,4 в зависимости от типа анолита (“кислый анолит”, “нейтралный анолит”, “нейтралный анолит АНК”), вырабатываемый в установках ЭХА-30, СТЭЛ — МТ -1, СТЭЛ — МТ-2, СТЭЛ — 4H-60-01, СТЭЛ — 4H-60-02, СТЭЛ-1ОАК-120-01, СТЭЛ-1ОАК-120-01, СТЭЛ-1ОH-120-01. Анолиты используют без разведения. Конкретные режимы стерилизации приведены в методологических указаниях по применению растворов, вырабатываемых конкретными установками.
3 Температура раствора в момент погружения в него изделий; в процессе стерилизации указанную температуру поддерживают.
4 допускается использование только медицинского водорода
5 Применяют без разведения
Другие методы стерилизации | Рекомендации по дезинфекции и стерилизации | Библиотека руководств | Инфекционный контроль
Озон уже много лет используется в качестве дезинфицирующего средства для питьевой воды. Озон образуется, когда O 2 возбуждается и расщепляется на две одноатомные (O 1 ) молекулы. Затем молекулы одноатомного кислорода сталкиваются с молекулами O 2 с образованием озона, который равен O 3 . Таким образом, озон состоит из O 2 со слабосвязанным третьим атомом кислорода, который легко доступен для присоединения и окисления других молекул.Этот дополнительный атом кислорода делает озон мощным окислителем, который разрушает микроорганизмы, но очень нестабилен (то есть, период полураспада составляет 22 минуты при комнатной температуре).
Новый процесс стерилизации, в котором в качестве стерилизатора используется озон, был одобрен FDA в августе 2003 года для обработки медицинских изделий многократного использования. Стерилизатор создает свой собственный стерилизатор из кислорода класса USP, воды качества пара и электричества; стерилизующее средство снова превращается в кислород и водяной пар в конце цикла, проходя через катализатор перед тем, как попасть в комнату.Продолжительность цикла стерилизации составляет около 4 часов 15 минут, и он происходит при температуре 30-35 ° C. Микробная эффективность была продемонстрирована достижением SAL 10 -6 для различных микроорганизмов, включая наиболее устойчивый микроорганизм, Geobacillus stearothermophilus .
Процесс озона совместим с широким спектром широко используемых материалов, включая нержавеющую сталь, титан, анодированный алюминий, керамику, стекло, диоксид кремния, ПВХ, тефлон, силикон, полипропилен, полиэтилен и акрил.Кроме того, можно обрабатывать устройства с жестким просветом следующего диаметра и длины: внутренний диаметр (ID):> 2 мм, длина ≤ 25 см; ID> 3 мм, длина ≤ 47 см; и ID> 4 мм, длина ≤ 60 см.
Процесс должен быть безопасным для использования оператором, поскольку в нем нет операций со стерилизатором, нет токсичных выбросов, нет остатков для аэрации, а низкая рабочая температура означает, что нет опасности случайного ожога. Цикл контролируется с помощью автономного биологического индикатора и химического индикатора.Стерилизационная камера небольшого размера, около 4 футов 3 (Письменное сообщение, S Dufresne, июль 2004 г.).
Генератор газообразного озона был исследован для дезактивации комнат, используемых для размещения пациентов, колонизированных MRSA. Результаты показали, что тестируемое устройство не подходит для дезактивации больничной палаты 946 .
СТЕРИЛИЗАЦИЯ … От А до Я
НАПИСАНО МНОГИЕ СТАТЬИ, ОПИСЫВАЮЩИЕ множество глубинных процессов стерилизации.Эта статья предназначена для предоставления широкого обзора распространенных технологий стерилизации и основных элементов обеспечения стерильности, а также рекомендаций по выбору процесса стерилизации. Краткая история микробиологии предназначена для напоминания читателям о том, как недавно было обнаружено, что бесплодие является критическим фактором в медицинских процедурах.
Ранние открытия в микробиологии
До изобретения составного микроскопа, в котором вторая линза дополнительно увеличивает изображение с первой линзы, отдельные микроорганизмы не наблюдались.Простые линзы не были достаточно мощными, чтобы обеспечить необходимое увеличение. Типичные микроорганизмы имеют размер от половины до нескольких микрон. Микрон — это одна тысячная миллиметра. Человеческий глаз может обнаруживать объекты размером до одной десятой миллиметра. Голландский исследователь Антон фон Левенгук (1632-1723), специалист в области выдувания стекла и тонкой обработки металлов, был первым, кто идентифицировал мир микроорганизмов с помощью построенного им сложного микроскопа. В последующие годы многие исследователи пытались определить, возникла ли жизнь из неживой материи и воздуха (спонтанное зарождение или абиогенез) или живые организмы были перенесены в пыль и другие материалы. Таким образом, связь этой формы жизни с болезнью человека не производилась еще много лет. Луи Пастер (1822-1895), исследуя ферментацию вина и пива, в значительной степени опроверг теорию абиогенеза. Он использовал колбы с длинными изогнутыми горлышками, чтобы продемонстрировать, что бульон, сваренный в такой колбе, не испортится даже на воздухе, пока колба не опрокинется, заставляя бульон соприкасаться с пылью, скопившейся в горлышке колбы. Во время таких ранних исследований тепло использовалось для предотвращения развития роста.Недостаточный нагрев или зависимость от кипячения часто приводили к запутанным результатам из-за неизвестного существования термостойких спор. Джон Тиндалл (1820-1893) опроверг абиогенез в 1876 году, продемонстрировав существование термостойкой формы жизни. Он вскипятил бульон, дал ему развиться, затем снова вскипятил и продемонстрировал, что никакого дальнейшего роста не произойдет. В этом процессе, который стал известен как тиндаллизация, термостойкие споры получили возможность прорасти, а затем растущие микроорганизмы кипятили, прежде чем они снова смогли образовать споры.Роберт Кох (1843-1910) известен разработкой методов выделения и чистых культур, а также демонстрацией связи между конкретными микроорганизмами и болезнями человека (постулаты Коха). Доказательство связи между микроорганизмами и болезнью или инфекцией привело к развитию асептической хирургии Джозефом Листером (1827-1912). Разбавленные растворы карболовой кислоты (фенола) использовались для очистки ран и хирургических участков, и была осознана важность стерилизации хирургических инструментов.
Таким образом, связь этой формы жизни с болезнью человека не производилась еще много лет. Луи Пастер (1822-1895), исследуя ферментацию вина и пива, в значительной степени опроверг теорию абиогенеза. Он использовал колбы с длинными изогнутыми горлышками, чтобы продемонстрировать, что бульон, сваренный в такой колбе, не испортится даже на воздухе, пока колба не опрокинется, заставляя бульон соприкасаться с пылью, скопившейся в горлышке колбы. Во время таких ранних исследований тепло использовалось для предотвращения развития роста.Недостаточный нагрев или зависимость от кипячения часто приводили к запутанным результатам из-за неизвестного существования термостойких спор. Джон Тиндалл (1820-1893) опроверг абиогенез в 1876 году, продемонстрировав существование термостойкой формы жизни. Он вскипятил бульон, дал ему развиться, затем снова вскипятил и продемонстрировал, что никакого дальнейшего роста не произойдет. В этом процессе, который стал известен как тиндаллизация, термостойкие споры получили возможность прорасти, а затем растущие микроорганизмы кипятили, прежде чем они снова смогли образовать споры.Роберт Кох (1843-1910) известен разработкой методов выделения и чистых культур, а также демонстрацией связи между конкретными микроорганизмами и болезнями человека (постулаты Коха). Доказательство связи между микроорганизмами и болезнью или инфекцией привело к развитию асептической хирургии Джозефом Листером (1827-1912). Разбавленные растворы карболовой кислоты (фенола) использовались для очистки ран и хирургических участков, и была осознана важность стерилизации хирургических инструментов.
Мытье рук и предоперационная хирургическая чистка стали частью системы асептической хирургии, введенной в 1882 году Тренделенбургом, фон Бергманном и Шиммельбушем в Германии и Хальстадом в США, когда было продемонстрировано, что бактерии, присутствующие на коже, могут вызвать инфекцию раны. До этого не было ничего необычного в том, что пациент выжил после операции и вскоре после этого скончался от инфекции. Еще недавно, во время Гражданской войны в США (1861-1865), среди военных было больше смертей из-за инфекции, чем из-за самих ран.Как всегда, беспокоит стерильность медицинских изделий, чтобы снизить риск инфицирования пациента. Таким образом, основной причиной стерилизации медицинских изделий является устранение патогенов человека — организмов, которые, как известно, вызывают заболевания человека. Поскольку пациенты часто ослаблены или имеют ослабленную или подавленную иммунную систему из-за болезни или лекарственной терапии, также важно уничтожить организмы, которые обычно не считаются патогенами. Сочетание стерильных устройств, асептических хирургических процедур (попытка исключить микроорганизмы) и антибиотиков сделало возможным широкий спектр инвазивных медицинских процедур, используемых сегодня.
Еще недавно, во время Гражданской войны в США (1861-1865), среди военных было больше смертей из-за инфекции, чем из-за самих ран.Как всегда, беспокоит стерильность медицинских изделий, чтобы снизить риск инфицирования пациента. Таким образом, основной причиной стерилизации медицинских изделий является устранение патогенов человека — организмов, которые, как известно, вызывают заболевания человека. Поскольку пациенты часто ослаблены или имеют ослабленную или подавленную иммунную систему из-за болезни или лекарственной терапии, также важно уничтожить организмы, которые обычно не считаются патогенами. Сочетание стерильных устройств, асептических хирургических процедур (попытка исключить микроорганизмы) и антибиотиков сделало возможным широкий спектр инвазивных медицинских процедур, используемых сегодня.
Определения
Стерилизация означает освобождение объекта или вещества от всех форм жизни. Стерилизацию следует отличать от дезинфекции , что означает уничтожение или удаление организмов, способных вызвать инфекцию, которая не обязательно может привести к стерилизации. Обычные дезинфицирующие средства включают фенол, формальдегид, хлор и йод. Санитарная обработка — это форма дезинфекции, обычно применяемая к неодушевленным предметам. Антисептики похожи на дезинфицирующие средства, но обычно считаются веществами, которые убивают или подавляют микроорганизмы при контакте с телом, не вызывая обширного повреждения плоти. Asepsis или метод асептики означает исключение микроорганизмов из окружающей среды или процедуры.
Измерение стерильности
Хотя существует множество вариантов процедур стерильности и микробиологического подсчета, здесь кратко описаны два наиболее распространенных метода.Живые организмы на устройстве чаще всего обнаруживаются, помещая устройство в питательный раствор или промывая его питательным раствором, инкубируя раствор в течение определенного периода времени при определенной температуре, а затем ища рост организмов по образованию мутности. . Это называется испытанием на стерильность . Тест на стерильность просто демонстрирует наличие или отсутствие микроорганизмов. В качестве альтернативы промывочный раствор можно отфильтровать через субмикронный фильтр перед инкубацией с последующим помещением фильтра на питательный агар (гель) или питательную подушку и инкубацию в течение определенного периода времени при определенной температуре.Каждый организм, пойманный на фильтре, дает начало колонии, и количество колоний можно подсчитать. Это обычно называется тестом на бионагрузку , который демонстрирует общее количество или нагрузку микроорганизмов на устройстве. Точность подсчета микроорганизмов таким способом зависит от того, насколько эффективно процедура полоскания удаляет микроорганизмы с устройства.
. Это называется испытанием на стерильность . Тест на стерильность просто демонстрирует наличие или отсутствие микроорганизмов. В качестве альтернативы промывочный раствор можно отфильтровать через субмикронный фильтр перед инкубацией с последующим помещением фильтра на питательный агар (гель) или питательную подушку и инкубацию в течение определенного периода времени при определенной температуре.Каждый организм, пойманный на фильтре, дает начало колонии, и количество колоний можно подсчитать. Это обычно называется тестом на бионагрузку , который демонстрирует общее количество или нагрузку микроорганизмов на устройстве. Точность подсчета микроорганизмов таким способом зависит от того, насколько эффективно процедура полоскания удаляет микроорганизмы с устройства.
На надежность методов подсчета и стерильности также влияют используемые условия роста, поскольку некоторые организмы растут только в очень специфических условиях.Некоторые из наиболее распространенных вариаций условий роста — это тип питательного вещества, время инкубации, температура инкубации, а также наличие или отсутствие кислорода. Очевидно, было бы очень легко не обнаружить организмы, если какое-либо из этих условий не подходит для роста организмов, присутствующих на устройстве. Хотя это ограничение следует признать, в большинстве случаев используется только одно или небольшое количество условий, которые позволят выявить большинство типов вызывающих озабоченность микроорганизмов.
Предполагается, что присутствие большого количества микроорганизмов, которые не могут расти в этих общих условиях, крайне маловероятно.
Однако были некоторые примечательные исключения, и справедливость этого предположения всегда следует учитывать при работе с новыми или необычными материалами устройства. Для повторно обработанных устройств необходимо учитывать окружающую среду и условия, в которых устройство подвергалось воздействию, при выборе условий роста для испытания на стерильность.
Как обеспечивается стерильность
Есть несколько факторов, которые влияют на обеспечение стерильности медицинского изделия. Они включают: количество организмов на устройстве до стерилизации, устойчивость этих организмов к процессу стерилизации, характеристики процесса стерилизации и продолжительность воздействия условий стерилизации.
Стерильность, особенно при работе с большим количеством устройств, трудно доказать по трем причинам.Во-первых, можно ввести жизнеспособные организмы в процессе тестирования на их наличие. Даже в хорошо контролируемых условиях уровень загрязнения 0,1% — это лучший результат, которого можно ожидать без особых усилий. Во-вторых, проверка на стерильность, как правило, деструктивна, поскольку все отдельное устройство может быть проверено только в одном наборе условий роста. Наконец, абсолютное бесплодие не может быть доказано, оно выражается математической вероятностью выживания.
Например, популяция жизнеспособных организмов постепенно уменьшается в численности с течением времени при заданном наборе условий стерилизации до тех пор, пока вероятность выживания не станет меньше одного.Существует логарифмическая зависимость между количеством жизнеспособных микроорганизмов в популяции и временем при заданном наборе условий стерилизации. Другими словами, количество жизнеспособных организмов сокращается на 90% за определенный период времени. Воздействие на другой равный период времени снова снижает популяцию на 90% и так далее. Обычно это выражается в D-значении. Например, для организма с величиной D, равной четырем минутам, популяция будет уменьшена на 90% за четыре минуты при заданном наборе условий стерилизации.Для большинства типов устройств производители должны снижать вероятность выживания микроорганизмов до уровня менее одного на миллион. Обычно это выражается как уровень гарантии стерильности (SAL) 10 -6 . Уровень SAL в размере 10 -6 означает, что по статистике менее одного из миллиона устройств являются носителями жизнеспособных организмов. Важность этого можно оценить, когда в год производятся десятки тысяч медицинских устройств данного типа. Очевидно, что нецелесообразно тестировать достаточное количество устройств, чтобы продемонстрировать этот уровень гарантии только путем тестирования на стерильность, а возможность контаминации во время тестирования на стерильность сопряжена с риском ошибочного заключения о том, что стерильный продукт не является стерильным.Кроме того, хотя можно определить среднее количество микроорганизмов на устройстве данного типа, любой продукт несет неизвестный уровень загрязнения, и устойчивость этих организмов к процессу стерилизации определить трудно. Поэтому простой тест на стерильность естественно загрязненного продукта не может использоваться для установления требуемого уровня SAL.
Важность этого можно оценить, когда в год производятся десятки тысяч медицинских устройств данного типа. Очевидно, что нецелесообразно тестировать достаточное количество устройств, чтобы продемонстрировать этот уровень гарантии только путем тестирования на стерильность, а возможность контаминации во время тестирования на стерильность сопряжена с риском ошибочного заключения о том, что стерильный продукт не является стерильным.Кроме того, хотя можно определить среднее количество микроорганизмов на устройстве данного типа, любой продукт несет неизвестный уровень загрязнения, и устойчивость этих организмов к процессу стерилизации определить трудно. Поэтому простой тест на стерильность естественно загрязненного продукта не может использоваться для установления требуемого уровня SAL.
Для решения этих проблем используется известное количество стандартных организмов с известным уровнем устойчивости к процессу стерилизации для заражения продукта.Выбранный организм имеет высокую устойчивость к оцениваемому процессу стерилизации. Демонстрируя стерильность продукта, зараженного 10 6 этих организмов и затем подвергнутого стерилизации, демонстрируется снижение на 10 6 (шестизначное сокращение). Удвоив время выдержки в условиях стерилизации, можно достичь SAL 10 -6 (в данном случае сокращение на 12 log).
Другой компонент обеспечения стерильности связан с популяцией жизнеспособных организмов, присутствующих на изделии до стерилизации.Например, если бионагрузка обычно контролируется до менее 1000, время воздействия может быть сокращено, чтобы обеспечить сокращение на девять логарифмов и при этом достичь SAL 10 -6 (10 3 — 10 9 = 10 -6 ).
Методы стерилизации медицинских изделий
Общие методы стерилизации включают физические и химические методы. Физические методы включают сухое тепло, пар, излучение и плазму. Излучение включает в себя множество типов, включая гамма-излучение, электронный луч, рентгеновское, ультрафиолетовое, микроволновое и белый (широкий спектр) свет. Химические методы включают, например, оксид этилена, оксид пропилена, диоксид хлора, газообразный озон и различные химические вещества в жидкой и парообразной форме, такие как глутаральдегид, перекись водорода и надуксусная кислота.
Химические методы включают, например, оксид этилена, оксид пропилена, диоксид хлора, газообразный озон и различные химические вещества в жидкой и парообразной форме, такие как глутаральдегид, перекись водорода и надуксусная кислота.
Обработка медицинских изделий
Немногие темы вызвали больше дискуссий в системе здравоохранения в последние годы, чем переработка медицинских изделий. Очистка — один из наиболее важных аспектов повторной обработки, поскольку биологические вещества, такие как ткани и кровь, могут значительно защитить микроорганизмы от воздействия стерилизующих агентов.Очистка обычно включает механическое и химическое удаление мусора, а также химическую дезинфекцию. Исторически медицинские устройства часто делались из металла, и повторная обработка была практичной и ожидаемой частью использования этих устройств. Простые устройства было относительно легко чистить, и их можно было легко стерилизовать без потери функциональности.
По мере усложнения устройств повторная обработка становилась все труднее. Демонтаж и повторная сборка устройства часто становились необходимыми для обеспечения чистоты.Развитие технологий привело к появлению более мелких и сложных устройств с полостями, которые было трудно чистить. Стали доступны материалы с превосходными эксплуатационными характеристиками, такие как полимеры, клеи и покрытия. Многие из этих материалов не выдерживают некоторых стандартных процессов очистки и стерилизации или многократного воздействия этих процессов. Денежное давление на систему здравоохранения вынудило производителей медицинского оборудования разрабатывать устройства для повторной обработки. В зависимости от устройства и желаемых рабочих характеристик это не всегда возможно.Надлежащий баланс между производительностью и переработкой продолжает вызывать споры. Что нельзя ставить под угрозу, так это безопасность пациента.
Выбор процесса стерилизации
Процессы стерилизации, наиболее часто используемые производителями медицинского оборудования, — это оксид этилена и радиация. Steam также продолжает играть значительную роль. Частично это связано с наличием оборудования для крупномасштабной обработки и гибкостью применения этих процессов для широкого спектра продуктов и упаковки.Альтернативные методы более распространены в больницах, поскольку они могут быть экономически эффективными в меньшем масштабе и, как правило, вызывают меньше проблем с эксплуатационной безопасностью. Такие альтернативы также изучаются для использования в конце производственных линий, а не в центральной среде пакетной обработки.
Steam также продолжает играть значительную роль. Частично это связано с наличием оборудования для крупномасштабной обработки и гибкостью применения этих процессов для широкого спектра продуктов и упаковки.Альтернативные методы более распространены в больницах, поскольку они могут быть экономически эффективными в меньшем масштабе и, как правило, вызывают меньше проблем с эксплуатационной безопасностью. Такие альтернативы также изучаются для использования в конце производственных линий, а не в центральной среде пакетной обработки.
При выборе процесса стерилизации необходимо учитывать его влияние на функции продукта и целостность упаковки, а также его эффективность для каждого конкретного продукта. В первую очередь следует учитывать характеристики стерилизуемого устройства.Основные характеристики устройства — это материалы, конструкция и габариты. Эти характеристики будут определять термическую стабильность (размягчение, плавление, коробление, усадку, приобретение заданной формы и т. Д.), Поглощение влаги (набухание, липкость и т. Д.), Радиационную стойкость (пожелтение, растрескивание, растрескивание, охрупчивание и т. Д.) ), реакция с химическими стерилизаторами, способность выдерживать давление и вакуум, а также способность проникновения стерилизующего вещества (проницаемость, плотность, длинные узкие просветы, маленькие полости и т. д.). Также необходимо учитывать упаковку, особенно термостабильность, проницаемость и прочность уплотнения; однако упаковка часто может быть адаптирована к потребностям процесса стерилизации.
Другие соображения при выборе процесса стерилизации включают:
- Объем обрабатываемого продукта
- Капитальные затраты на оборудование
- Затраты на оборудование и требования
- Безопасность / токсичность / экологические проблемы
- Простота эксплуатации и калибровки
Кроме этого, трудно сделать общие выводы о различных методах стерилизации, поскольку эти факторы могут сильно различаться в зависимости от размера и расположения стерилизатора, а также от методы, используемые для выпуска продукта. Например, необходимое время воздействия гамма-излучения может составлять всего несколько часов. Однако время воздействия и доза контролируются скоростью носителя продукта на движущейся дорожке, которая несколько раз проходит мимо источника гамма-излучения. Продукты обычно группируются по их минимальным и максимальным допустимым дозам, поэтому для фактической обработки продукта на большом предприятии может потребоваться несколько дней. Точно так же цикл этиленоксида в стерилизаторе может занять менее 12 часов, но поддоны с продуктом часто необходимо предварительно кондиционировать (позволять нагревать и увлажнять), а затем аэрировать их для удаления остатков этиленоксида, в результате чего общее время обработки составляет от двух до четыре дня.Использование биологических индикаторов для выпуска может добавить к процессу еще от двух до семи дней. Все эти проблемы повлияют на выбор процесса стерилизации и эффективность его работы.
Например, необходимое время воздействия гамма-излучения может составлять всего несколько часов. Однако время воздействия и доза контролируются скоростью носителя продукта на движущейся дорожке, которая несколько раз проходит мимо источника гамма-излучения. Продукты обычно группируются по их минимальным и максимальным допустимым дозам, поэтому для фактической обработки продукта на большом предприятии может потребоваться несколько дней. Точно так же цикл этиленоксида в стерилизаторе может занять менее 12 часов, но поддоны с продуктом часто необходимо предварительно кондиционировать (позволять нагревать и увлажнять), а затем аэрировать их для удаления остатков этиленоксида, в результате чего общее время обработки составляет от двух до четыре дня.Использование биологических индикаторов для выпуска может добавить к процессу еще от двух до семи дней. Все эти проблемы повлияют на выбор процесса стерилизации и эффективность его работы.
Дуг Харбрехт — старший научный сотрудник по системам стерилизации в Boston Scientific Corporation. Он получил степени бакалавра и магистра микробиологии в Университете Висконсина в Мэдисоне, работает в AAMI и ASTM и имеет 20-летний опыт стерилизации и исследований в области медицинских устройств и биофармацевтической промышленности.
Полный список ссылок и таблицы можно найти на сайте www.infectioncontroltoday.com
Чтобы просмотреть полный список ссылок, нажмите здесь
Стерилизация для женщин и мужчин
Вспомогательные репродуктивные технологии (ВРТ): Лечение или процедуры, проводимые для начала беременности. Это может включать обращение с яйцами, спермой или эмбрионами.
Внематочная беременность: Беременность в месте, отличном от матки, обычно в одной из маточных труб.
Яйцо: Женская репродуктивная клетка, произведенная в яичниках и выпущенная из них. Также называется яйцеклеткой.
Фаллопиевы трубы: Трубки, по которым яйцеклетка перемещается из яичника в матку.
Вирус иммунодефицита человека (ВИЧ): Вирус, поражающий определенные клетки иммунной системы организма. Если не лечить, ВИЧ может вызвать синдром приобретенного иммунодефицита (СПИД).
Лапароскоп: Тонкий телескоп с подсветкой, который вводится через небольшой разрез (разрез) в брюшной полости для осмотра внутренних органов или для проведения операции.
Лапароскопия: Хирургическая процедура, при которой тонкий телескоп с подсветкой, называемый лапароскопом, вводится через небольшой разрез (разрез) в брюшной полости. Лапароскоп используется для просмотра органов малого таза. С ним можно использовать другие инструменты для проведения хирургических операций.
Местная анестезия: Лекарства, снимающие боль в определенной части тела.
Минилапаротомия : Небольшой разрез на брюшной полости, используемый во время операции, при которой закрывают маточные трубы в качестве постоянной меры контроля рождаемости.
Послеродовая стерилизация: Постоянная процедура, предотвращающая беременность женщины, проводится вскоре после рождения ребенка.
Мошонка: Наружный половой мешок у мужчин, содержащий яички.
Сперма : жидкость, вырабатываемая мужскими половыми железами и содержащая сперму.
Половой акт: Акт проникновения полового члена мужчины во влагалище женщины.Также называется «заниматься сексом» или «заниматься любовью».
Инфекции, передаваемые половым путем (ИППП): Инфекции, передающиеся половым путем. Инфекции включают хламидиоз, гонорею, вирус папилломы человека (ВПЧ), герпес, сифилис и вирус иммунодефицита человека (ВИЧ, причина синдрома приобретенного иммунодефицита [СПИД]).
Сперма : Клетка, вырабатываемая в мужских семенниках, которая может оплодотворять женскую яйцеклетку.
Стерилизация: Постоянный метод контроля рождаемости.
Яички: Парные мужские органы, вырабатывающие сперму и мужской половой гормон тестостерон. Также называется яичками.
Перевязка маточных труб: Блокирование маточных труб.
Vas Deferens : Одна из двух маленьких трубок, по которым сперма от каждого мужского яичка передается в предстательную железу.
Вазэктомия : постоянный метод контрацепции для мужчин. В этой процедуре удаляется часть трубки, по которой проходит сперма.
3 Надежные методы медицинской стерилизации
Одним из наиболее важных процессов в критических средах является стерилизация медицинских инструментов и устройств. Безопасность пациентов во многом зависит от эффективности и надежности стерилизационных устройств. Загрязняющие вещества могут стать очень устойчивыми к дезинфекции, что приводит к необходимости применения высокоэффективных методов стерилизации, обеспечивающих стерильность оборудования. Три основных метода медицинской стерилизации связаны с высокой температурой / давлением и химическими процессами.
1. Плазменный газовый стерилизатор
Плазменная стерилизация использует низкотемпературную плазму перекиси водорода внутри камеры для уничтожения всех живых микроорганизмов на медицинском и стоматологическом оборудовании, включая бактерии, споры, вирусы и грибки. Когда в камеру добавляется испаренная перекись водорода, оборудование внутри камеры становится стерильным. После удаления пара из камеры образуется низкотемпературная плазма, обеспечивающая полную стерилизацию всех инструментов.Остатками этого процесса являются вода и кислород, что делает работу безопасной как для медицинского персонала, так и для окружающей среды. Хотя плазменная стерилизация является более дорогим методом, она очень эффективна и идеально подходит для чувствительных к влаге медицинских инструментов.
2. Автоклавы
Автоклав — это большой стальной сосуд или камера, в которых циркулирует пар при высокой температуре и давлении для стерилизации различных предметов или в рамках промышленного процесса. Промышленные процессы в автоклаве могут включать вулканизацию резины, обработку композитных деталей и склеивание структурным клеем.Автоклавы — это один из самых экономичных методов стерилизации с коротким циклом.
3. Стерилизаторы с парами перекиси водорода
Подобно плазменной стерилизации, стерилизаторы с испарением перекиси водорода (VHP) также используют пары перекиси водорода, но плазменный газ в процессе не используется. Стерилизаторы VHP удаляют влагу из помещения, и генератор быстро впрыскивает пары перекиси водорода для достижения эффективной концентрации для стерилизации оборудования.Эти пары эффективно удаляют микроорганизмы, которые могут присутствовать, стерилизуя корпус. Затем генератор меняет процесс на обратный, расщепляя пары перекиси водорода на экологически безопасные элементы. Этот метод имеет одно из самых коротких циклов, что позволяет стерилизовать оборудование большими партиями.
Чтобы быть эффективными, все три метода требуют точного контроля давления на каждом этапе процесса стерилизации. Без контроля уровней давления микроорганизмы все еще могут присутствовать в замкнутом пространстве, что приводит к нестерильному оборудованию.Датчики давления обеспечивают точные измерения давления, обеспечивая высокую эффективность всех трех методов. Поскольку для каждого метода используются уникальные процессы стерилизации, при выборе подходящего датчика давления необходимо учитывать множество факторов.
НАЖМИТЕ ЗДЕСЬ, чтобы загрузить нашу техническую документацию по измерению давления в медицинских стерилизаторах.
Виды постоянного контроля над рождаемостью и стерилизации
Постоянные противозачаточные средства — второй по популярности метод контроля рождаемости в Соединенных Штатах (номер один — таблетки).Почти одна треть американских женщин полагается на постоянную стерилизацию в качестве противозачаточных средств.
Постоянные методы контроля рождаемости включают хирургические и нехирургические процедуры, ведущие к постоянной стерилизации. Люди выбирают постоянные методы контроля над рождаемостью, когда они точно знают, что не хотят больше детей или вообще детей.
На что следует обратить внимание, прежде чем выбирать постоянные противозачаточные средства
Существуют постоянные противозачаточные средства как для женщин, так и для мужчин.Эти процедуры безопасны и эффективны. У женщин они негормональные. Это означает, что постоянные методы контроля рождаемости не повлияют на ваш менструальный цикл. Для мужчин процедуры стерилизации не снижают сексуальное влечение, и вы все равно можете иметь эрекцию и эякуляцию, как и до процедуры.
Являются ли эти методы
действительно постоянными?Эти процедуры предназначены для постоянной стерилизации. Для женщин хирургические процедуры обратной стерилизации трудны, дороги и часто неэффективны.Однако некоторые женщины являются лучшими кандидатами на обращение, чем другие, в зависимости от возраста и типа перевязки маточных труб — иногда они удаляют только небольшие части маточных труб или закрывают трубы с помощью колец или зажимов.
Вазэктомию немного легче отменить, но она также является дорогостоящей и сложной процедурой. После отмены вазэктомии ваши шансы забеременеть могут быть ниже, чем раньше.
Постоянные противозачаточные процедуры — не лучший вариант для тех, кто думает, что однажды они могут захотеть детей.Поэтому, принимая решение о постоянном контроле над рождаемостью, вы должны думать, что это навсегда — что это не временный метод контрацепции.
Чего ожидать
Будьте готовы прочитать и подписать форму информированного согласия. Это просто способ, которым врачи могут задокументировать, что вы понимаете, что эти процедуры приведут к постоянной стерилизации, и это то, чего вы действительно хотите. В некоторых штатах и больницах требуется 30-дневный период ожидания, прежде чем можно будет завершить перевязку маточных труб.Это сделано для того, чтобы никто не спешил с процедурой, не задумываясь о последствиях.
Многие врачи не будут проводить постоянные противозачаточные процедуры, если вам меньше 30 лет или вы не имеете детей. Это основано главным образом на исследованиях, которые показывают, что молодые женщины, у которых нет детей, с большей вероятностью в конечном итоге пожалеют о своей постоянной противозачаточной процедуре.
Стерилизация — постоянный метод
ПОДРОБНЕЕ
У женщин
Наиболее распространенными формами женской стерилизации являются хирургические и безоперационные методы.Оба метода полностью исключают возможность встречи сперматозоидов с яйцеклеткой в утробе матери, но способы, которыми они это делают, немного отличаются. Один из способов — связать и разрезать трубы, и это называется перевязкой маточных труб. Фаллопиевы трубы также можно запечатать с помощью инструмента с электрическим током или закрыть зажимами, зажимами или кольцами, чтобы сперматозоиды не соприкасались с яйцеклеткой. Медицинский прибор вводится в маточную трубу через влагалище с помощью специального катетера. Иногда удаляется даже небольшой кусок трубки.В то время как безоперационная стерилизация блокирует пробирки, поэтому ничего не попадает внутрь и не выходит. Небольшая гибкая металлическая вставка вводится в маточные трубы через влагалище с помощью специального катетера. Устройство работает за счет образования рубцовой ткани вокруг катушки. Это блокирует маточные трубы и не дает вам забеременеть. В течение первых 3 месяцев вам необходимо использовать другой метод контрацепции, но однажды он будет постоянным.
Стерилизация проводится в стационаре в основном под общим наркозом.Хирургическая стерилизация требует значительно более длительного периода восстановления из-за инвазивного способа проведения процедуры. Операция влияет только на плодородный потенциал женщины и не влияет на ее либидо или способность вступать в половую связь. Важно, чтобы вы сначала поговорили со своим врачом, чтобы получить консультацию о преимуществах и рисках. Также важно, чтобы вы знали об альтернативных обратимых методах контрацепции длительного действия, таких как ВМС, ВМС или имплантат, которые имеют одинаковую низкую частоту неудач.
У мужчин
Мужская стерилизация часто называется вазэктомией и представляет собой хирургическую процедуру, при которой разрезают протоки, несущие сперму, и операцию можно проводить под местной анестезией. После процедуры мужчина все еще может эякулировать, но сперматозоиды отсутствуют. Это влияет на потенциал фертильности мужчины, но не влияет на его либидо или способность вступать в половую связь. Важно, чтобы вы сначала поговорили со своим врачом, чтобы получить консультацию о преимуществах и рисках.Иногда есть возможность отменить операцию, но нет никаких гарантий. Реверсирование требует сложной хирургической операции, которая может не сработать.
Некоторые из различных методов стерилизации и их преимущества
[mkd_button size = «large» type = «solid» text = «Свяжитесь с нами» custom_class = «» icon_pack = «font_awesome» fa_icon = «» link = «/ contact» target = «_ self» color = «» hover_color = » ”Background_color =” ”hover_background_color =” ”border_color =” ”hover_border_color =” ”font_size =” 15 ″ font_weight = ”700 ″ margin =” ”]
В наших отраслевых компаниях важно иметь множество методов стерилизации, чтобы можно было использовать широкий спектр продуктов и оборудования, включая различные устройства, среды, медицинские инструменты и продукты.
В медицине и здравоохранении нет ничего более важного, чем правильная стерилизация. Существует подходящий способ стерилизации для каждого элемента фармацевтической промышленности и здравоохранения. Это верно в отношении медицинского оборудования, медицинских устройств и фармацевтических препаратов, имплантатов и инъекционных вакцинаций.
На самом деле, если он находится в медицинском или фармацевтическом учреждении и находится где-то рядом с пациентом, скорее всего, он проходит какую-то стерилизацию.Для этих целей используется несколько различных типов стерилизации.
Чаще всего для стерилизации этих продуктов используется тепло, чтобы достичь SAL 10 -6 . Существует два различных типа тепловой стерилизации: стерилизация влажным теплом и стерилизация сухим теплом.
Стерилизация влажным теплом — Этот тип стерилизации использует влажность, водяной пар или пар при высоких температурах. Стерилизация паром влажным теплом достигается в автоклаве , — закрытом устройстве, которое стерилизует продукты паром под давлением.Обычно автоклавы являются предпочтительным методом стерилизации влажным теплом.
Преимущества — Проникающая природа пара и высокая летальность благодаря его эффективным свойствам теплопередачи делают его отличным решением для уничтожения белков любого микроорганизма через определенное время. Он экологически безопасен, не содержит токсичных побочных продуктов. Он имеет долгую и проверенную историю успеха и безопасности.
Стерилизация сухим жаром — Стерилизация сухим жаром обычно достигается с помощью таких методов, как использование печи с горячим воздухом.Самый распространенный метод стерилизации сухим жаром в медицинской и фармацевтической промышленности — это метод горячего воздуха в печи.
Преимущества — Стерилизация сухим жаром предпочтительна для термостойких продуктов, чувствительных к влаге. Депирогенизация, форма стерилизации сухим жаром, является предпочтительным методом сертификации важнейших производственных компонентов (например, стеклянной посуды) как свободных от эндотоксинов. Это полезная альтернатива термостойким материалам, когда иначе нельзя использовать воду или пар.
Жидкая химическая стерилизация — Эта форма стерилизации обычно используется для устройств, инструментов и инструментов, которые чувствительны к нагреванию, но не чувствительны к жидкости.

 Безопасен для окружающей среды и персонала. Короткая экспозиция. Не обладает токсичностью. Низкая стоимость. Не требует аэрации.
Безопасен для окружающей среды и персонала. Короткая экспозиция. Не обладает токсичностью. Низкая стоимость. Не требует аэрации.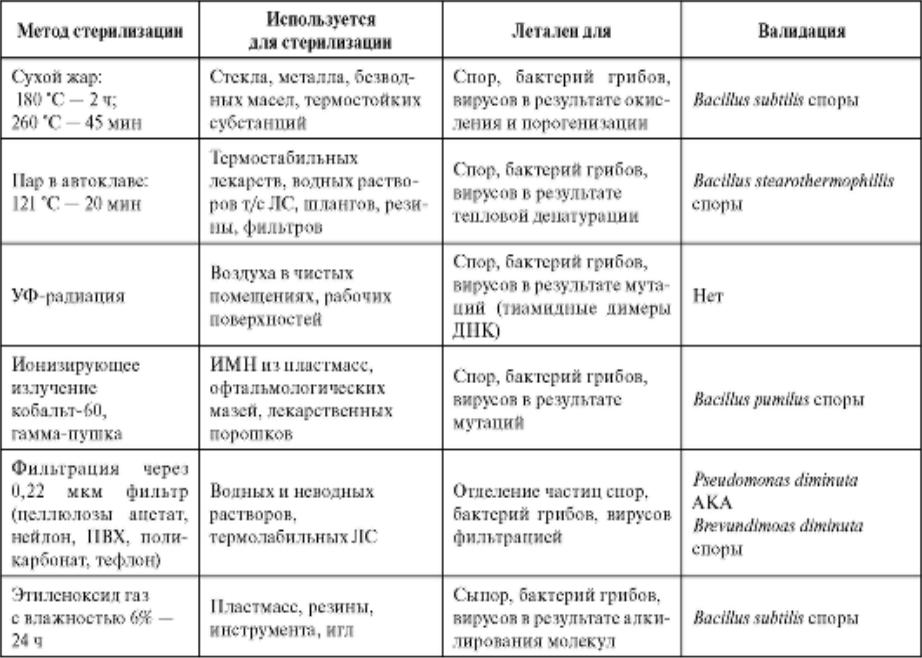
 Процедура для пластиковых, керамических наконечников и, например, полностью металлических инструментов (ножей, элеваторов) будет отличаться только выбором антисептиков.
Процедура для пластиковых, керамических наконечников и, например, полностью металлических инструментов (ножей, элеваторов) будет отличаться только выбором антисептиков.
